Критические периоды эмбрионального развития
Содержание:
- Опасности и осложнения на 4 месяце
- Питание и витамины на 4 месяце беременности
- Советы беременным на 4 месяце
- Ведущие специалисты по ведению сложной беременности в Южном Федеральном Округе
- Простуда на раннем сроке беременности: последствия
- Опасные периоды беременности по неделям
- Простуда при беременности без температуры
- Во втором триместре
- Как быстро избавиться от изжоги во время беременности?
- Риск осложнений и перинатальной смертности
- Все опасные периоды можно подразделить на такие группы:
- Замершая беременность во втором триместре
- Во втором триместре
- Критические периоды развития плода
- Что такое опасные сроки беременности
Опасности и осложнения на 4 месяце
Четвертый месяц беременности— один из самых спокойных. Угрозы прерывания беременности первого триместра уже не страшны, болей нет, физическое состояние стабильно. Эмоционально женщина тоже гораздо спокойнее и увереннее. Из сложностей, характерных для этого периода, стоит отметить 3 основных:
- Скрытые инфекции (уреоплазма, хламидиоз, микоплазма и пр.);
- Истмико-цервикальную недостаточность (ИЦН);
- Патологии расположения плаценты.
Все три, так или иначе, влияют на плод. Недолеченные инфекции чреваты инфицированием плода и преждевременными родами. ИЦН и патологии плаценты опять-таки создают серьезные предпосылки для прерывания беременности.
Чем раньше будет поставлен диагноз и назначено правильное лечение, тем выше шансы будущей матери спокойно доходить беременность и родить здорового малыша.
Питание и витамины на 4 месяце беременности
Возможно, в первый триместр вам было не до правильного питания. Сейчас самое время наверстать упущенное и заняться своим рационом:
- Добавьте овощей, зелени и фруктов, орехов и ягод, нежирного мяса и рыбы;
- Сократите количество маринованных, копченых продуктов и полуфабрикатов, сладостей, мучного, жареного и жирного;
- Исключите газированные и энергетические напитки, алкоголь, суши и любые другие блюда из мяса, рыбы и яиц, не прошедших длительную термическую обработку.
За второй триместр калорийность ежедневного рациона должна увеличиться на 300 ккал, составив 2900-3100 ккал/сутки.
Также следует пересмотреть набор витаминов. Если первые три месяца врач назначал препараты с фолиевой кислотой, витаминами E и А, то во втором триместре в ход пойдут витамины группы B, препараты с кальцием, фосфором и магнием, железом и цинком.
Советы беременным на 4 месяце
На четвертом месяце беременности внутренние изменения в организме матери постепенно проявляются и внешне. Не всегда эти изменения приятны, не всегда радуют. Но что можно списать на особенности «интересного положения», а что должно насторожить? Надеемся, ответы на большинство своих вопросов вы найдете в этом разделе.
- Выделения из сосков на 4 месяце беременности — это нормально?
Выделение липкого, желтовато-беловатого молозива во втором и третьем триместрах — совершенно нормальное явление. Как и отсутствие молозива вплоть до родов. Несмотря на то, что вынашивание ребенка у всех женщин проходит по одному сценарию, вариантов нормы — множество! - Как справиться с кровоточивостью десен?
Кровоточивость десен или гингивит беременных встречается у 75% женщин на сроке со 2 по 8 месяц. Гингивит — воспалительный процесс, особенно заметный в области резцов. Десны не только кровоточат при чистке зубов, но и становятся болезненными, отекают, меняют цвет.
По данным клинических исследований, запущенный гингивит не только негативно влияет на сам плод, но и в 6-7 раз увеличивает риск преждевременных родов. Базовая терапия предполагает курс антисептических полосканий, аппликации противовоспалительных препаратов и гигиеническую чистку зубов. Конкретную программу лечения подберет врач-пародонтолог, а для профилактики заболевания вплоть до родов необходимо тщательно следить за гигиеной десен и зубов, пользоваться противовоспалительными зубными пастами и средствами для полоскания. - Можно ли заниматься сексом на 4 месяце беременности?
При нормально протекающей беременности, без угроз, скрытых инфекций и ИЦН, секс с постоянным партнером не только не противопоказан, а даже рекомендован. Во-первых, за счет усиленного притока крови к органам малого таза, некоторые женщины именно во время беременности получают первый полноценный оргазм. Во-вторых, занятия сексом безопасно и физиологично готовят промежность к родам, повышая эластичность близлежащих тканей. Конечно, регулярный секс вовсе еще не гарант того, что роды пройдут без разрезов и разрывов, но попробовать стоит, не так ли? - Не навредит ли ребенку длительный перелет на самолете?
Большинство авиакомпаний допускают на борт беременных на сроке до 36 недели. Но со второго триместра рейсов, длящихся дольше 4-5 часов, лучше избегать. Причины достаточно серьезные:- длительное нахождение в одном и том же положении вызывает сильную отечность ног, вплоть до глубокого венозного тромбоза;
- сниженная концентрация кислорода в салоне может стать причиной обморока;
- стрессы, сопряженные с длительным полетом, вряд ли пойдут на пользу малышу.
Если лететь все-таки нужно, не поскупитесь на место в бизнес-классе и за 2-3 недели до вылета проверьте уровень гемоглобина, чтобы исключить анемию.
Ведущие специалисты по ведению сложной беременности в Южном Федеральном Округе
Ермолаева Эльвира Кадировна
Является известным и признанным на Северном Кавказе специалистом в области диагностики и лечения невынашивания беременности, замирания беременности, привычного невынашивания беременности, ведения беременных с тромбофилией, антифосфолипидным синдромом (АФС), системной красной волчанкой (СКВ), миомой матки, ведения беременности у юных и возрастных беременных (после 38 лет), ведения капризных беременных, ведения беременных с избыточной массой тела.Хороший акушер-гинеколог, специалист по рациональному питанию при беременности, физиотерапевт-курортолог, опытный врач УЗД. К ней обращаются желающие сохранить фигуру и успешно выносить беременность женщины.
Ермолаев Олег Юрьевич
Кандидат медицинских наук, гинеколог-эндокринолог с 25-летним стажем и успешным опытом ведения беременности у женщин с опущением матки, двурогой маткой, седловидной маткой и другими пороками развития половых органов, ведения беременных с ливедо, тромбофилией и антифосфолипидным синдромом (АФС), поликистозом яичников. Ведение многоплодной беременности, требующей особого внимания и опыта со стороны врачей. Ведение беременности после ЭКО, ИКСИ, после искусственной инсеминации. Ведение беременных с плацентарной недостаточностью. Ведение беременности на фоне ВМС.
МЕЖДУНАРОДНЫМ ПРИЗНАНИЕМ репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг ЯВЛЯЕТСЯ НАГРАЖДЕНИЕ Курортной клиники женского здоровья в Пятигорске Международным СЕРТИФИКАТОМ КАЧЕСТВА SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. Подробнее…
- Стоимость исследования с целью выявления пороков развития у плода
- Стоимость УЗИ плода (УЗИ беременности)
- Стоимость консультативного сопровождения беременности (ведения беременности)
Мы работаем без выходных и праздничных дней:
понедельник — пятница с 8.00 до 20.00,
суббота — воскресенье с 8.00 до 17.00.
Скрининг при беременности, УЗИ скрининг при беременности и прием врача акушера-гинеколога в Пятигорске по предварительной записи по многоканальному телефону 8 (800) 500-52-74 (звонок по России бесплатный), или +7 (928) 022-05-32 (для зарубежных звонков).
Задать ВОПРОС ОНЛАЙН врачу гинекологу в Пятигорске можно по адресу info@kurortklinika.ru.
ЗАПИСЬ ОНЛАЙН на прием к гинекологу в Пятигорске здесь.
Четко отлаженная система предварительной записи позволяет провести лабораторное и ультразвуковое исследования в удобное для Вас время и в кратчайший срок.
Подробную информацию о приёме врачей Курортной клиники женского здоровья, подготовке к проведению лабораторных и ультразвуковых исследований, а также ответы на иные, интересующие Вас вопросы, Вы можете получить по телефону в г. Пятигорске: 8 (800) 500-52-74 (звонок по России бесплатный) или +7 (928) 022-05-32.
Курортная клиника женского здоровья работает как по платным услугам, так и в системе добровольного медицинского страхования.
Врачи и акушерки Курортной клиники женского здоровья ВСЕГДА ГОТОВЫ постоянным пациенткам и тем, кто хотя бы один раз обращался в Клинику, при невозможности очного обращения прокомментировать дистанционно (по телефону, интернету) имеющуюся или нововозникшую ситуацию и ПОДСКАЗАТЬ пути её решения.
Мы в ПОЛНОМ вашем РАСПОРЯЖЕНИИ при возникновении любых сомнений или пожеланий.
Простуда на раннем сроке беременности: последствия
Будущие мамы задаются вопросом, опасна ли простуда на ранних сроках беременности? – Да, так как беременные входят в группу риска по неблагоприятному течению респираторных инфекций, среди которых наиболее опасен грипп. Их приходится чаще по сравнению с другими женщинами госпитализировать из-за тяжёлых осложнений со стороны органов дыхания. Наиболее часто женщины попадают в больницу во втором или третьем триместрах. Пессимистичные прогнозы медиков как правило приходятся на третий наиболее критичный период. Важными факторами риска, приводящими к госпитализации, является обострение бронхиальной астмы, повышенная масса тела, сахарный диабет. Если мать болеет гриппом, возрастает риск смерти младенца. Течение гриппа в третьем триместре иногда является показанием для родоразрешения путем операции кесарева сечения. При тяжёлом и среднетяжёлом состоянии пациентки, на сроке до 12 недель рекомендуется прерывание беременности, что сопряжено с большим риском и вероятными осложнениями.
Почему простуда в начале беременности может вызвать осложнения
В первые три месяца зародыш, эмбрион, плод особенно чувствителен к воздействию повреждающих факторов. Рост плода требует от матери все большей адаптации, и если у женщины есть какие–либо заболевания, включая скрыто-протекающие, то могут возникать осложнения. Во время вынашивания ребенка увеличивается нагрузка на сердечно-сосудистую систему, увеличивается масса тела, могут смещаться органы, пережимаются крупные сосуды и т.д. Любые заболевание повышают нагрузку в этот непростой период.
Опасные периоды беременности по неделям
Опасные месяцы при беременности приходятся на все ее триместры. В плане угрозы выкидыша, развития замершей или внематочной беременности самым опасным считается первый триместр, во время которого эмбрион имплантируется в матку (2-3 неделя) и закладываются основы формирования всех органов и систем. Геоплацентарный барьер в первом триместре развит слабо, начинает полноценно работать только с 12 недели. До этого времени организм эмбриона практически незащищен от внешних воздействий.
Второй триместр относительно безопасен, у будущей матери к этому времени, как правило. заканчивается токсикоз, она чувствует себя хорошо, поскольку размеры плода еще невелики, и он не доставляет ей никакого ощутимого дискомфорта. На это время приходится только один критический период, во время которого по ряду факторов существует вероятность позднего выкидыша (18-22 неделя).
Третий триместр опасен поздним токсикозом (гестозом), особенно если он сопровождается симптоматикой, способной спровоцировать преждевременные роды, угроза которых существует с 28 по 32 неделю. Это последний опасный период вынашивания малыша. На этих сроках организм ребенка сформирован практически полностью. Благодаря современным медицинским достижениям рожденные в этот период младенцы в большинстве выживают и полноценно развиваются в дальнейшем.
Для беременности после ЭКО (экстракорпорального оплодотворения) критические периоды беременности приходятся на то же самое время, что и при обычной. Опасными моментами являются:
- 2-3 неделя;
- 4-6 неделя;
- 8-12 неделя;
- 18-22 неделя;
- 28-32 неделя.

Простуда при беременности без температуры
Под словом «простуда» чаще всего подразумевается респираторное заболевание вирусной природы. Беременные также как и остальные сталкиваются с заболеваниями верхних дыхательных путей: острым ринитом, трахеитом, фарингитом, ларингитом. Однако во время вынашивания ребенка характерно более длительное течение ОРВИ при отсутствии тяжелых клинических проявлений, что объясняется способностью вирусов респираторной группы к репродукции в плаценте, склонностью к хронизации патологических процессов и особенностями иммунной системы, которая находится в состоянии физиологической супрессии.
Естественной реакцией на внедрение и распространение инфекции является повышение температуры тела, однако у беременных вирусное заболевание может и не сопровождаться данным симптомом. В ходе одного из клинических исследований были получены данные, что острое начало ОРВИ с повышением температуры было отмечено лишь в 57% случаев, тогда как у 43% женщин симптомы имели постепенное развитие в течение нескольких дней, что зачастую было связано с развитием бактериальных осложнений (синусита, отита, пневмонии). Основные симптомы острой респираторно-вирусной инфекции у беременных схожи с больными из других групп: лихорадка, вялость, слабость, озноб, головная боль, ринит, боли в горле, глазах, кашель, затрудненное дыхание, одышка, иногда тошнота, рвота, диарея.
Во втором триместре
Опасные сроки беременности второго триместра – это период времени с восемнадцатой по двадцать вторую неделю. В этот период угрозу позднего выкидыша несут в себе следующие патологии:
- неправильное положение плаценты;
- гипертонус матки;
- истмико-цервикальная недостаточность;
- инфекционные заболевания, передающиеся половым путем.
Нарушения расположения плаценты, возникающие в период ее формирования, проявляются в ее частичном или полном предлежании, слишком низком прикреплении, расположение в области рубцов или других новообразований на стенках матки. В таких случаях возникает угроза отслоения плаценты, опасная развитием кровотечения или внутриутробной гибелью плода.
Истмико-цервикальная недостаточность – это явление, при котором шейка матки во время беременности раскрывается из-за расслабления мышц под воздействием веса эмбриона или тонуса матки. Такое состояние может провоцировать преждевременную родовую деятельность. Встречается данное нарушение редко, существует возможность избежать негативных последствий с помощью несложных медицинских манипуляций (наложение на шейку нескольких швов или применение акушерского пессария).
Передающиеся половым путём инфекции (хламидиоз, герпес, уреаплазмоз) способны проникать через плацентарный барьер, провоцировать частичное или полное подтекания околоплодных вод
Все эти факторы являются прямой угрозой жизни плода, поэтому во время беременности женщине стоит уделять особое внимание мерам защиты от половых инфекций, тщательно предохраняться при сексуальных контактах
К концу второго триместра завершается формирование скелета плода, ребенок может шевелить ручками и ножками. Его костная система к этому сроку практически готова к процессу завершения внутриутробного периода и к процессу появления на свет. И хотя этот триместр считается относительно безопасным с точки зрения самопроизвольного прерывания беременности, женщине необходимо не менее внимательно относится к себе, своему здоровью и состоянию.

Как быстро избавиться от изжоги во время беременности?
Что помогает от изжоги: лечение народными средствами
- Употребление пищевой соды от изжоги при беременности – один из наиболее распространенных «народных» способов борьбы с изжогой. Этот метод действительно дает быстрый эффект, однако он быстро проходит, а кроме того, сода взаимодействует с желудочным соком, что приводит к выделению дополнительных порций соляной кислоты и, соответственно, к изжоге.
- Молоко. Напиток содержит большое количество белков и антацидов, которые снижают уровень кислотности. Часто достаточно выпить один стакан молока, чтобы изжога отступила. Для усиления эффекта можно добавить несколько капель фенхеля.
- Картофельный сок, выжатый из натертой сырой картофелины, может быть эффективным средством от изжоги при беременности, так как он нормализует кислотность. Однако не все могут заставить себя пить картофельный сок, так как у него своеобразный вкус.
- Перемолотая яичная скорлупа. В скорлупе содержится карбонат кальция, который снижает уровень кислотности в организме. Отметим, что при долговременном применении этот способ даст противоположный эффект, то есть кислотность будет повышаться.
- Морковный сок. Способствует нейтрализации кислотности.
- Овсяная каша обладает обволакивающим свойством, благодаря чему способна блокировать неприятные ощущения.
Однако перед тем, как прибегать к «народным» способам борьбы с изжогой, все же обсудите со своим врачом, как лучше справиться с проблемой именно в вашем случае.
На последних месяцах изжога, как правило, ослабевает, поскольку организм снижает выработку прогестерона, а также уменьшается давление на внутренние органы, так как живот опускается вниз.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Риск осложнений и перинатальной смертности
Светлана Бычкова
— Расскажите поподробнее об исследовании.
— Наш институт принимал с начала пандемии беременных женщин с коронавирусной инфекцией, как острой, так и тех, кто уже перенес заболевание ранее на разных сроках. Мы проанализировали данные 144 женщин, которые перенесли коронавирус в разных триместрах беременности. Также мы вели наблюдения и за новорожденными, чтобы понять, какие осложнения могут быть у детей, матери которых во время беременности переболели COVID-19.
— Каким образом коронавирус влияет на течение беременности?
— В мире уже проводились большие крупные исследования на тысячах женщин. Согласно их данным, перенесенный коронавирус во время беременности увеличивает риск и перинатальной смертности, и тяжелых неонатальных осложнений.
Тяжелое или среднетяжелое течение болезни у беременной женщины, когда у нее высокая температура и/или дыхательные нарушения, повышает риск осложнения беременности и чаще приводит к осложнениям у детей.
Все опасные периоды можно подразделить на такие группы:
- Со второй по третью недели.
- 4-6.
- 8-12.
- 18-22.
- С 28 по 32.
Иногда некоторые пункты из этой классификации объединяют.
На 14-21 день есть угроза прерывания беременности, потому что плодное яйцо прикрепляется к слизистой стенке матки (имплантационный период). Если у будущей мамы происходил воспалительный процесс или какие-то другие патологические отклонения от нормы, то также есть риск.Также несостоявшемуся прикреплению могут способствовать послеоперационные рубцы, обычная миома матки, аномалии в самом зародыше на уровне генетики. Состояние эндометрия также играет свою роль, физическое состояние женщины, наличие постоянных тяжёлых физических нагрузок
Поэтому так важно, к примеру, при искусственном оплодотворении, не подвергаться чрезмерным нагрузкам
Вторым периодом риска можно считать 8-12 неделю. Происходит активный рост и развитие плаценты. Если в организме имеются крупные гормональные сбои, то это препятствует дальнейшему развитию плода. Может произойти замирание беременности.
Рассмотрев первый триместр, переходим ко второму циклу развития
Замершая беременность во втором триместре
Организм женщины обычно распознаёт хромосомные аномалии плода до начала второго триместра.
В таком случае срабатывает естественный произвольный аборт. Когда замирает плод во втором триместре, врачи рассматривают:
- факторы риска, которые привели к поздней аномалии;
- причины, по которым организм не распознал аномалию в первом триместре.
Аномалии матки, которые могли спровоцировать замирание, тяжело поддаются диагностированию в период вынашивания малыша. 4-11% случаев так и остаются без выявленного патогенеза.
Замершая беременность на 13-14 неделе
В начале второго триместра при замирании гестации наблюдаются следующие симптомы:
- кровянистые выделения;
- спазмы матки;
- боль в пояснице;
- усталость;
- снижение аппетита.
На 15-16 неделе
Формирование кровеносной системы плода ведет к тому, что кровоснабжение матки также увеличивается.
При замирании плода на этом этапе отмечаются кровянистые выделения, которые сопровождаются болезненными ощущениями, с изменением гормонального фона у матери. Пальпация живота также вызывает боль, повышается температура.
На 17-19 неделе
Недостаток прогестерона у матери провоцирует недостаточное питание плода внутри матки. В этот период беременная женщина ощущает движения плода, при аномальном развитии толчки прекращаются.
Если плацента крепится на передней части матки, женщина может не почувствовать толчки даже при повторных беременностях до 21-й недели. Переживать преждевременно не стоит, необходимо обратиться в больницу, а при подозрении на замершую беременность лучше госпитализироваться и вести кардиологический мониторинг.
Замершая беременность на 20-23 неделе
В конце второго-начале третьего триместра тревожным симптомом считается отсутствие движений плода более двух суток. Боли и выделения, как правило, отсутствуют. Происходит отторжение плода на фоне интоксикации организма матери. Такое состояние смертельно опасно.
Во втором триместре
Опасные сроки беременности второго триместра – это период времени с восемнадцатой по двадцать вторую неделю. В этот период угрозу позднего выкидыша несут в себе следующие патологии:
- неправильное положение плаценты;
- гипертонус матки;
- истмико-цервикальная недостаточность;
- инфекционные заболевания, передающиеся половым путем.
Нарушения расположения плаценты, возникающие в период ее формирования, проявляются в ее частичном или полном предлежании, слишком низком прикреплении, расположение в области рубцов или других новообразований на стенках матки. В таких случаях возникает угроза отслоения плаценты, опасная развитием кровотечения или внутриутробной гибелью плода.
Истмико-цервикальная недостаточность – это явление, при котором шейка матки во время беременности раскрывается из-за расслабления мышц под воздействием веса эмбриона или тонуса матки. Такое состояние может провоцировать преждевременную родовую деятельность. Встречается данное нарушение редко, существует возможность избежать негативных последствий с помощью несложных медицинских манипуляций (наложение на шейку нескольких швов или применение акушерского пессария).
Передающиеся половым путём инфекции (хламидиоз, герпес, уреаплазмоз) способны проникать через плацентарный барьер, провоцировать частичное или полное подтекания околоплодных вод
Все эти факторы являются прямой угрозой жизни плода, поэтому во время беременности женщине стоит уделять особое внимание мерам защиты от половых инфекций, тщательно предохраняться при сексуальных контактах
К концу второго триместра завершается формирование скелета плода, ребенок может шевелить ручками и ножками. Его костная система к этому сроку практически готова к процессу завершения внутриутробного периода и к процессу появления на свет. И хотя этот триместр считается относительно безопасным с точки зрения самопроизвольного прерывания беременности, женщине необходимо не менее внимательно относится к себе, своему здоровью и состоянию.

Критические периоды развития плода
Процесс внутриутробного развития довольно сложен. За несколько месяцев из оплодотворенной женской половой клетки развивается ребенок. Каждый день внутриутробного развития плода характеризуется специфическими изменениями. Репродуктологи выделяют несколько критических периодов внутриутробного развития плода.
Первый
Так, первый критический период приходится на самое начало беременности, а именно – на время имплантации. Обычно оплодотворенная яйцеклетка имплантируется к стенке матки на 6-7 день после оплодотворения. Этот процесс весьма уязвим. К сожалению, случаи нарушенной имплантации в акушерской практике нередки.
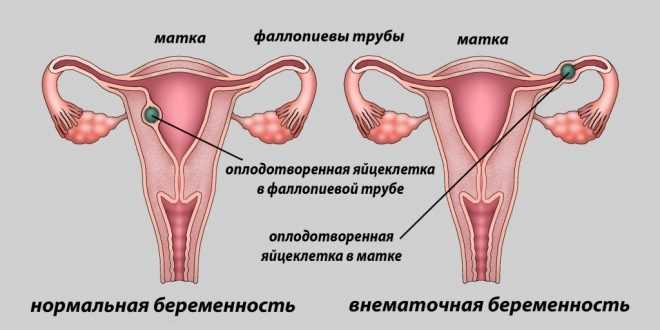
Опасна также ситуация, если оплодотворенная яйцеклетка имплантируется не к стенке матки, а в маточную трубу. Такая ситуация приводит к развитию внематочной беременности, не имеющей перспективы благополучного развития. Природа заботливо предусмотрела гибель нежизнеспособных эмбрионов на ранних сроках их развития. Наличие ряда хромосомных патологий может привести к нежизнеспособности эмбриона.
Также из матки может быть «изгнан» эмбрион, на который в первые дни после оплодотворения негативно повлиял алкоголь или лекарственные препараты, которая принимала в это время женщина, не зная о своей беременности.
Еще одним периодом, который характеризуется риском формирования различных патологий, является время с 4 до 8 недели беременности. В это время начинается активное развитие плацентарной ткани. Если она закладывается неправильно, то в дальнейшем течение беременности может быть нарушено. Патологии плаценты могут негативно отразиться и на процессе внутриутробного развития ребенка.
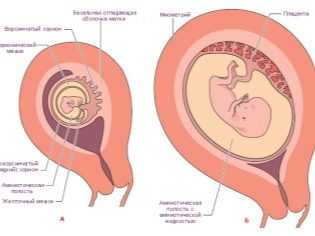

Плацента – важный анатомический элемент. Она необходима не только для обеспечения растущего в матке малыша кровью, содержащей питательные элементы и кислород, но и для синтеза гормонов. Этот «плодный орган»» синтезирует ряд гормональных веществ, которые необходимы для полноценного протекания беременности. Если плацента с этой ролью по каким-то причинам не справляется, то в таком случае высок риск развития патологических изменений и даже внезапного прерывания беременности.
10-12 неделя – период, когда могут проявляться первые патологические изменения в функционировании плацентарной ткани
Акушеры-гинекологи рекомендуют в это время обратить особое внимание на свое здоровье женщинам, у которых беременность наступила вследствие экстракорпоральных методик оплодотворения. Гормональный дисбаланс, развившийся вследствие различных патологий плаценты, может стать угрозой выкидыша

Второй
Второй наиболее опасный период приходится на временной отрезок с 15 до 20 недели внутриутробного развития малыша. В это время происходит активное развитие нейронов – клеток центральной нервной системы. Также данный этап беременности характеризуется тем, что у малыша начинают дифференцироваться основные структуры головного мозга. Негативное воздействие различных факторов может стать причиной формирования разных патологий нервной системы.
20-24 неделя беременности – еще один опасный период. В это время в детском организме развиваются системы, ответственные за кровообращение и свертываемость крови. Если по каким-то причинам этот процесс нарушается, то у малыша могут появиться в дальнейшем врожденные заболевания кровеносной системы.
Третий
Еще один критический период начинается с 28 недели и длится до 34. В это время довольно высок риск развития внутриутробной гипоксии. Это состояние может ухудшить функционирование нервной и сердечно-сосудистой систем у плода, что в дальнейшем может стать причиной ряда врожденных заболеваний.

Однако врачи рекомендуют будущим мамам внимательно следить за своим самочувствием каждый день, а не только в опасные дни внутриутробного развития плода. Критические периоды – это всего лишь условное время, когда повышен риск формирования различных патологий. Однако это совсем не значит, что такие патологические состояния появятся.
Абсолютно безопасных периодов беременности нет. Воздействие неблагоприятных факторов может привести к тому, что патологии могут появиться в любое время. Для того чтобы снизить риск их появления, акушеры-гинекологи советуют будущим мамам следить за режимом дня и отдыха, рационом питания, а также ограничивать стрессы.

Что такое опасные сроки беременности
Опасные или критические сроки беременности – это моменты, в которые по ряду негативных внешних и внутренних факторов возрастает угроза выкидыша или самопроизвольного прерывания беременности. В эти периоды развития плода формируются все жизненно важные органы и системы ребенка, под влиянием изменений внутриутробной и внешней среды увеличиваются риски формирования отклонений и различных патологий. Будущей матери необходимо быть особенно внимательной по отношению к своему здоровью и состоянию. Провоцирующими факторами являются:
| Внешние условия | Условия, связанные с состоянием здоровья матери |
|---|---|
|
|
